- 2017/11/22
大変ご無沙汰しております・・・ - 2017/05/10
内臓治療に関して...そして・・・ - 2017/02/28
内臓治療に関して...但し・・・、 - 2017/02/12
内臓治療に関して・・・ - 2017/02/06
ノストフランとは・・・?

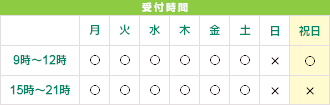
【受付時間】
[月~土]
9時~12時/15時~21時
[祝日]
9時~12時のみ
※但し、土曜日は休診の場合あり
【休診日】
日曜日
【住所】
千葉県市川市南大野3-20-24

- 2017/11/22
大変ご無沙汰しております・・・ - 2017/05/10
内臓治療に関して...そして・・・ - 2017/02/28
内臓治療に関して...但し・・・、 - 2017/02/12
内臓治療に関して・・・ - 2017/02/05
ノストフランとは・・・?
HOME > 院長ブログ > アーカイブ > 2016年9月
院長ブログ 2016年9月
分離・すべり症①
《質問》~
「腰椎すべり症」と診断されました。
腹筋を鍛えるのが良い(診断を受けた医師にそう言われた)そうですが、かえって、腰痛が酷くなります。
他にもっと良い方法ありませんか?
〈回答〉~
いきなり、批判的なモノの言い方をしますが 「腹筋を鍛えても良くはなれません。」
「一般的な腹筋運動をしたら、悪くなります。」
と、言いますか
そもそも「腹筋運動」が、出来ない方が多いと思います。
「すべり症」も酷くなり始めると・・・、
●「寝ていて 寝返りも打てず、朝になる前に 腰の痛みで目が覚めてしまいます。」
●「起き上がろうとしても、痛くて起き上がれず、無理に起きようとすると 腰が抜けてしまいそうです。」
●「実際にぬけた様になり、体がクの字にひん曲がり、歩けなくなることも何度か起こりました。」
●「こんな状態が一生続くのか・・・? と 思うと、お先真っ暗で、人生に夢や希望が持てません。」
といったお話(悲痛な訴え)を年中、耳にします。
「たかが腰痛・されど腰痛・・・」⇒かなり深刻な悩みへと、発展してしまいます。
「足腰の筋力を付けるのが、一番だ!!」と一般的には言いますが、
あまり負荷を与えすぎても良くありません。
と、いうか
一般的に捉えるトコロの筋力運動・・・
“ただ単にチカラを付けようとしての負荷を掛けての曲げ伸ばし運動”をしたら、悪くなります(冷汗)
余計なコトをして、悪くさせ 痛みや辛さが酷くなるなら、「何もしない方がマシ!!」ってモンです。
「足浴や腰を暖めて痛みの緩和を図る程度」の方が無難なんです。
と、いう言い方をして終わりにすると、
「完治するコトはありませんので、
自分の生活の中で痛みと上手く付き合って行ける方法を見つけるコトも重要です。」
みたいな話で、終わってしまいます。
確かに 「分離・すべり症」特に”分離した個所”を くっ着けてあげるコトは出来ませんので、
“分離がなかったコト”にはしてあげられません。・・・⇒「手術により、修理的にくっつけるコトは可能です。」
しかし、「分離・すべり」の "辛い症状を殆ど起きなくする" コトは可能です。
勿論 症状がきつく、長い間患っていらっしゃる場合、そう簡単に何回かの施術でカタの付く話にはなりません。
が、
そして、この場合は自分での運動・・・云々の前に
まず、施術を受けて頂き 安定させてからの「自己メンテナンス」・・・となります。
その「自己メンテナンス」→「自家運動療法」も、とりあえずのコトをすれば良い訳ではなく、
かなりのコツを要しますので、施術の一環としてご指導いたします。
◎出来れば、私のブログの『筋肉について』の話も合わせてお読みください。
※「ヘルニア」とは ある意味”正反対の病気…状態”ですので、
「ヘルニアで良いコト」でも、「すべり症」には適さない治療・運動もありますので要注意です。
※「ヘルニア」と「すべり症」は発症原因がある意味、対極的で 治療方法も全く異なるモノですが、
「その対極的な状態⇒症状⇒対処法(施術法)を取る」にも関わらす、合併しているケースも有ります。
ですから、その治療は複雑を極めます。
※「分離・すべり症」も正確には「すべり症」と「分離症」は、とりあえずは別のモノです。
ただ、併発が多いので「分離・すべり症」と呼コトが多いのです。。
※「分離症」だけで症状の出ていない場合も多々ありますし、
「分離の無いすべり症」や「擬性すべり症」というモノもあります。
※「すべり症」は レントゲン写真を見れなくとも、徒手的な手段で かなりの判断は付けられますが、
「分離症」は レントゲン写真を見ないと、殆どの場合 判断が付けられません。
とは、言いつつも
症状からの予測的・推測的な判断は 大体は付きます。
が、確信的判断には至れません。
やはり、レントゲン写真って 凄いですね!!
ここで知って欲しい・気付いて欲しいのが・・・
「分離症」は ”臓器として破損がある” ので、「器質的損傷」と 医学的には表現します。
しかし、”その破損” があっても “症状としてはあまり出て来ないコトも多い” 疾患でもあります。
対して、
「すべり症」は “臓器としての破損が無く、腰椎(骨)の位置関係の異状” であります。
ま、
これ(この状態)を “臓器としての破損と診るか? 診ないか?” は 捉え方ですが、
“臓器としての破損” と、診なかった場合は「機能的損失」と、医学的には表現します。
ここで 何が言いたいのか・・・と言いますと、
やはり、以前から何度かお伝えしている・・・? つもりですが、
『レントゲン等で映る・見え(診え)ている臓器の局所的な異常・異状が、患者さんの抱えている症状とイコールなのか?
つまり、原因(とりあえず見えているコト)と結果(症状)が イコールなのか?・ただ単純な一対一の因果関係なだけのか・・・?』
『多くの場合は 原因と結果は多対一の場合が殆どですが・・・』
という、「捉え方・診方」を 私はしていますよ・・・という、トコロなのです。
で、そうするコトが 私の役割・・・と捉えています。
でも、皆さま・・・
「モノ・コト考え過ぎると、"ロクなコト"は ござんせん。」
それは、百も承知の上で・・・
私の立場では 「自分の役割・責任をシッカリと果たす!!」上に於いて、出来うる限りの熟女…いや、
熟慮は必要不可欠たる発想・行動な訳です。
それに基く、施術理論・方法なんです。
その分、「患者さんご自身に置かれましては 考え過ぎないで頂きたい・・・!!」と、お伝えしたい訳なんです(笑顔)
ご理解いただけますでしょうか?(笑顔)
(黒瀬整復院) 2016年9月13日 01:04
腰部脊柱管狭窄症①
《質問》~
●「腰部脊柱管狭窄症」と「椎間板ヘルニア」の違いって何ですか?
●「腰部脊柱管狭窄症」に「椎間板ヘルニア」も含まれる…と考えては間違いでしょうか?
〈回答〉~
⦿「腰部脊柱管狭窄症」とは・・・
背骨に通っている、"脊柱管"という神経を囲んでいる管が狭くなって
神経を圧迫して足・脚(下肢)の痺れや痛みが起こる状態を招いています。
原因:加齢やすべり症等による変性や病気等により、その様な状態に陥ります。
⦿「腰部椎間板ヘルニア」とは・・・
背骨の骨と骨の間にあるクッション(椎間板)の中身”髄核”が
はみ出して(ヘルニアして)脊柱管内の神経を圧迫して、足・脚(下肢)の痺れや痛みが起こる状態を招いています。
原因:元々、劣化傾向のあった椎間板の”繊維輪”と呼ぶ、木の皮の様な部分に
腰椎のつなぎ目(椎間板)に掛かる急激な圧力変化で、”髄核”が移動した際に”繊維輪”に ひび割れが起きて”髄核”がはみ出てしまい、それによって神経が圧迫を受ける状況に陥ってしまったのです。
※簡単に言うと神経の通る管自体(脊柱管)が何らかの理由で、狭くなってしまったのが「脊柱管狭窄症」で、
外から圧迫(髄核がヘルニアしたモノで…)して、神経の通り道を狭くしているのが「椎間板ヘルニア」です。
※”椎間板ヘルニアが原因”で、「腰部脊柱管狭窄症」を起こす事もあります。
※しかし、「椎間板ヘルニアでない腰部脊柱管狭窄症」の方が多発します。
※むしろ、「分離・すべり症」が合併している・・・「それが原因になっている」場合の方が多発し易いです。
ぁぁぁぁ・・・・っと、しまったぁぁぁぁ、忘れるトコでした・・・ 大切なコトをお伝えします。
整形外科のお医者さんを中心に 一般医学的解釈からの「脊柱管狭窄症」と、「私がお話ししている脊柱管狭窄症」は
同一の症状ではありません。
といいますか、
「脊柱管狭窄症」のパターンが大雑把に“2パターン”あるのです。
で、
一つは いわゆる、①整形外科のお医者さんを中心に 一般医学的解釈からの「脊柱管狭窄症」で、
上記の説明の状態です。
●こちらのパターンの最大特徴は「間欠性跛行」と呼ばれる「数メートルから10数メートル歩くと脚が痛くなって歩け無くなり、少し休むとまた、復活して少し歩ける」という症状です。
もう一つが ②私のホームページの 『症状別施術の特徴・腰部脊柱管狭窄症でお悩み方へ』で説明している状態です。
●こちらのパターンの最大特徴は「千切れる様に両脚が痛い!!」です。
①の方は 脊柱管を外部から圧迫している状態ですが
②の方は 脊柱管の内部での狭窄状態です。
①の方は “レントゲン・CTスキャン・MRI等で確認”出来ます。
②の方は “物的証拠としての確認がとれない…つまり、客観性が無い⇒科学的でない・・・”
といわれる領域の異常なので、お医者さん方は「意に介さない…」ようです。
●「脊柱管」は 背骨が連結してできるトンネルですが、その骨のトンネルに膜が付いているので
“脳”から出て来た”脊髄”は “膜”に覆われていて、”髄液”と呼ばれる液に浸り、守られている訳です。
その膜の内壁が肥厚して、神経に圧を掛けて来るのです。
二本足で立っている関係上、負担が掛かり易く 脊柱管の”下の方の内壁ほど肥厚しやすい”のです。
この発症メカニズムの関係上、いわゆる「坐骨神経痛」状態の出方が
「腰部脊柱管狭窄症」の場合、両側に下肢症状が出て来ます。
“脚がちぎれる様に痛い。”・”腰の痛みはほとんどない。”と、なります。
●神経からの痛みの感じ方として、『大感覚優位性』というのがありまして、
「大きい・強い痛みで、小さい・弱い痛みは打ち消されて、分からなくなってしまう…」
という、方向性がある為です。
●①のパターン、②のパターンどちらでも
外見的と言いますか、患者さんの自覚症状は似た感じになります。
つまり、患者さん的には どっちのパターンなのか?良く分からない・・・となります。
で、この「脊柱管狭窄症」の特徴が「椎間板ヘルニア」との違いともなります。
※ただし、①のパターンの外部からの圧迫パターンの「椎間板ヘルニア」の場合には
「椎間板ヘルニア」の症状・・・片側のシビレや痛み、脚の母指(親指)の筋力低下(力が入らない)を
呈します。
ですから、違いが無い・・・同じ場合も在り得ます。」と、なります。
※「脊柱管」という”管”を外側から圧迫するのが①のパターンで、「椎間板ヘルニア」も含まれますが、
「脊柱管」という”管”の内側で圧迫するのが②のパターンです。
これは『関節の異常の時』にも、似た分類をするのですが
「関節包」と呼ばれる”膜組織”が 各関節にはついているのですが、
この「関節包」の"外側”を「関節外」、”内側”を「関節内」と、”捉え分ける”のです。
この話は 又、必要な機会(四十肩/五十肩の話)にご説明しますが、とても”似通った捉え分け”です。
※「脊柱管狭窄症」の定義の解釈・・・と云う部分になってくるかとは思いますが、
以前から、時々お話ししている様に・・・
私は「症状ではなく、状態を観て、視て、診る。そして、看る。」
だから「その状態を改善⇒より良い状態に持って行く。」
それが『私の役割』です。
ですので、
◉「傷病名」が先に存在しているのではなく、あくまでも 状態・症状が先に在り
“それら”を整理・分類して、”命名…定義付けしたモノ”が「傷病名」です。
そして、その定義付けを「診断」と呼びますが、それは医師の方々の仕事です。
お話が少し逸れましたが・・・あっ、いつものコトですね(苦笑)
とにかく、早く患者さん方に楽になって頂くための
『原因と結果にもとずく、原因と結果の合っている治療』を目指しています(笑顔)
その為の『理論と方法』です。
(黒瀬整復院) 2016年9月 6日 20:03
1
« 2016年8月 | メインページ | アーカイブ | 2016年10月 »
 千葉県市川市南大野3-20-24
千葉県市川市南大野3-20-24